86岁的高龄
重度主动脉瓣狭窄
急性左心衰、两次心肺复苏
肋骨骨折
严重肺部感染
当这些致命因素叠加在一位老人身上
结局会怎样?
3月29日15点,一位面色青紫的老人被紧急送入我院。两小时前,赵老先生(化名)在家中突发猝死,整个面部因缺氧憋成了紫茄子色。幸运的是,老人的孙媳妇恰好在两周前学习了心肺复苏,她一边哭一边拼尽全力实施胸外按压,硬是把老人从死亡线上暂时拉了回来。
然而,这只是漫长救治的第一步。


入院后,冠心病/起搏器科副主任赵辉团队第一时间为老人做了全面体格检查。结合他长达两年的活动后胸闷病史,以及既往肺功能不全的基础疾病,赵辉团队敏锐地意识到——问题可能不只在肺上。果然,心脏超声揭开了真相:这是一例重度主动脉瓣狭窄,主动脉瓣瓣口重度狭窄,血流通过严重受限。更危急的是,入院后短时间内,老人突发急性左心衰竭,立即转入心脏重症监护室(CCU)进行抢救。
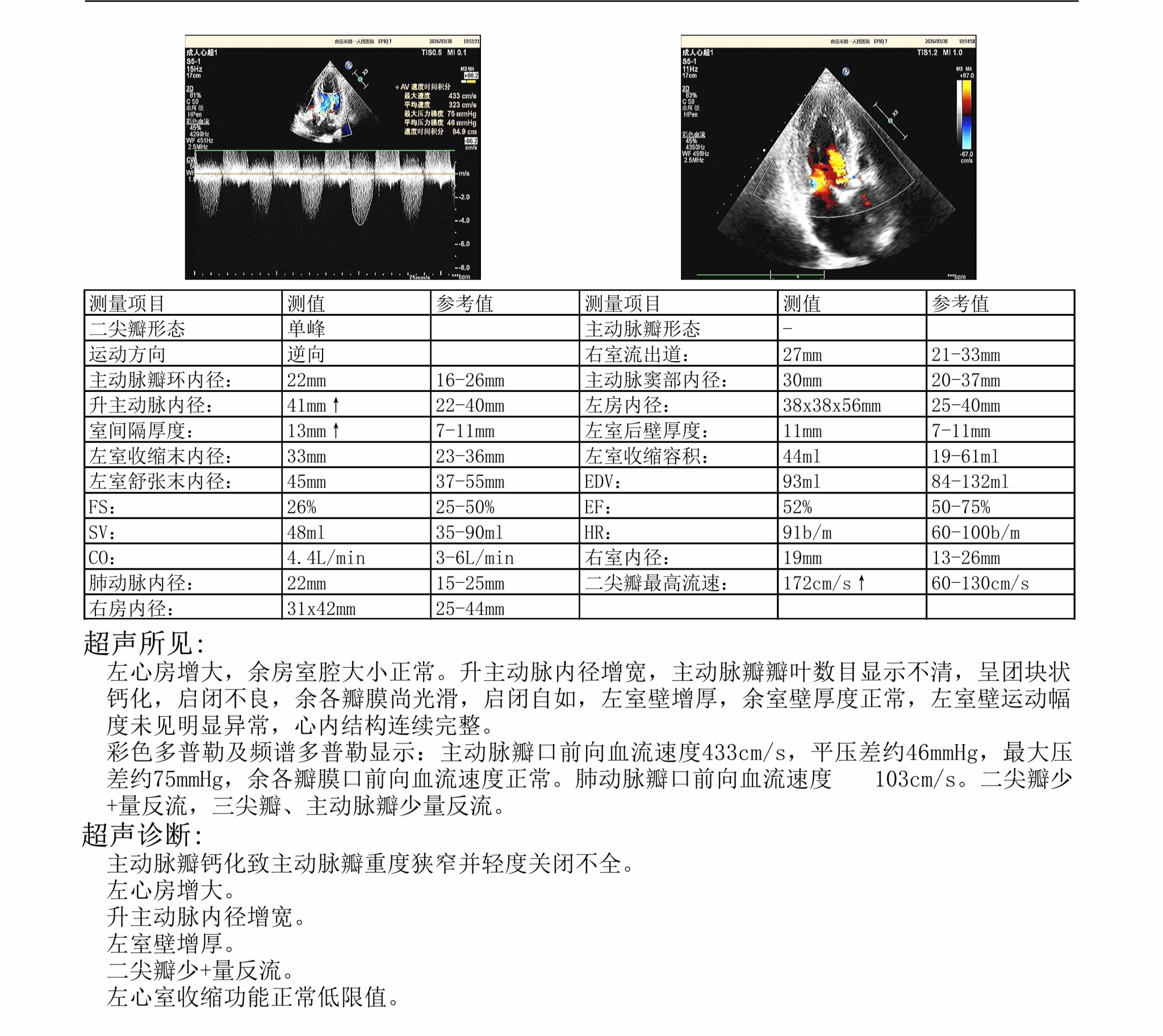
经过CCU李胜利主任团队3天的精细化对症治疗,老人的心肺功能得到显著改善。但要从根源上解除危机,必须置换病变的主动脉瓣。传统外科开胸主动脉瓣置换术,需锯开胸骨、建立体外循环,对于这位86岁高龄、心肺功能极差、多处肋骨骨折的患者而言,手术耐受度极低,手术风险极大。而我院已成熟开展经导管主动脉瓣置换术(TAVR),该术式无需开胸,仅需在股动脉穿刺做1厘米左右的微小切口,即可完成人工瓣膜植入置换。
但这条救治之路,同样充满重重挑战。
经导管主动脉瓣置换术(TAVR)是心血管介入领域公认的高难度四级手术,堪称介入手术“天花板”。为此,我院立即启动术前多学科协作(MDT)会诊,心血管内科、血管外科、麻醉科、超声医学科、导管室、体外循环团队等相关科室核心团队全部参与,共同制定周密手术方案。麻醉科副主任孙贺主动牵头术中麻醉管理,全程穿戴铅衣守护患者生命体征;超声医学科副主任门晓玉反复精准测量主动脉瓣环内径、瓣叶形态等关键数据,为手术操作提供精准影像学导航。
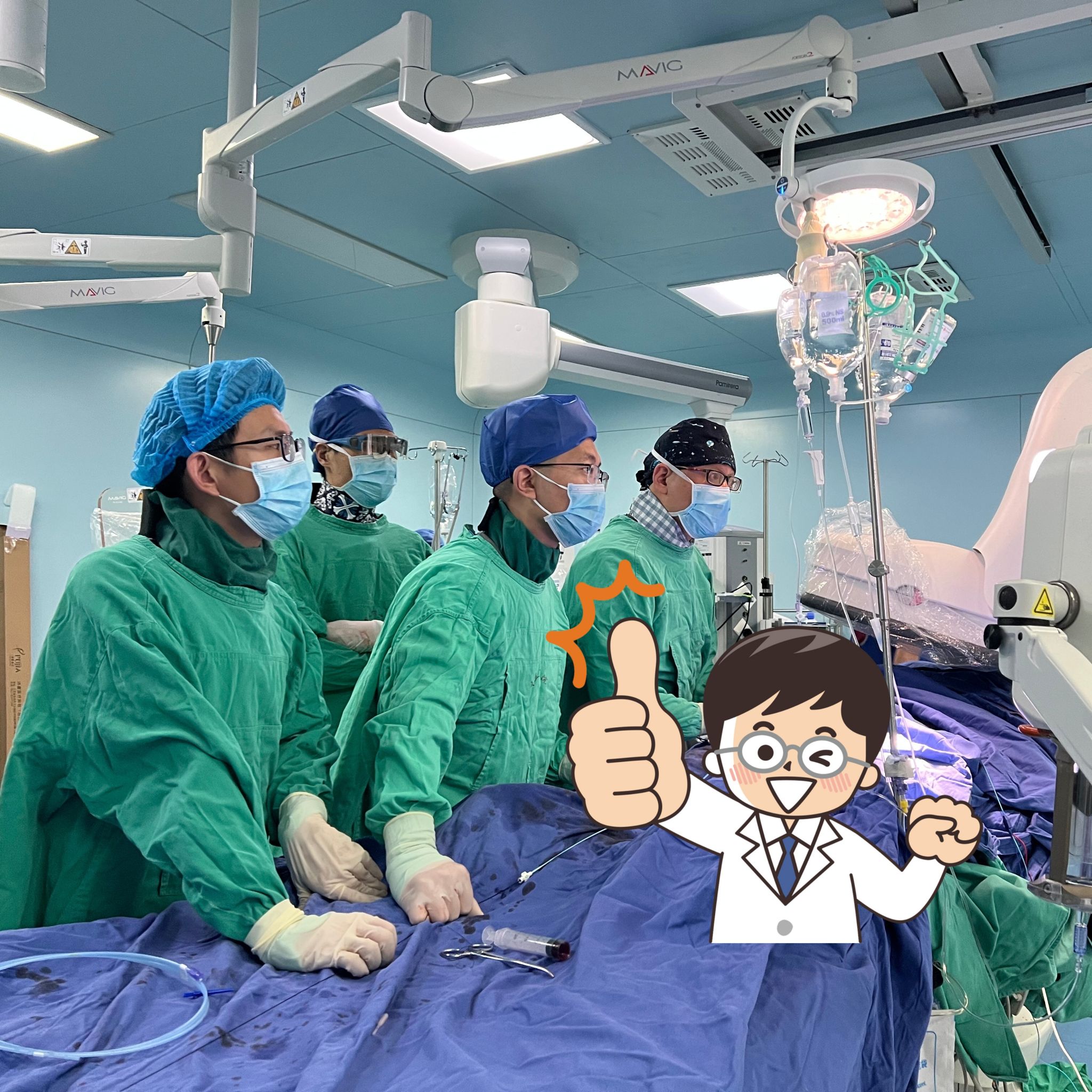
手术当天,导管室内救治氛围紧张而有序。
因老人主动脉瓣解剖结构偏小、瓣膜钙化分布不均,人工瓣膜释放位置多次调整仍未达标。术中突发紧急状况:患者血压急剧下降、突发心搏骤停。手术团队争分夺秒,立即实施心肺复苏,同时紧急通知急诊抢救室负责人李景周带领的ECMO(体外膜肺氧合)团队随时待命。在持续胸外按压、手术操作条件极差的情况下,赵辉团队凭借精湛的介入技术与充分的术前预判,在有限的手术视野中精准完成人工瓣膜释放。
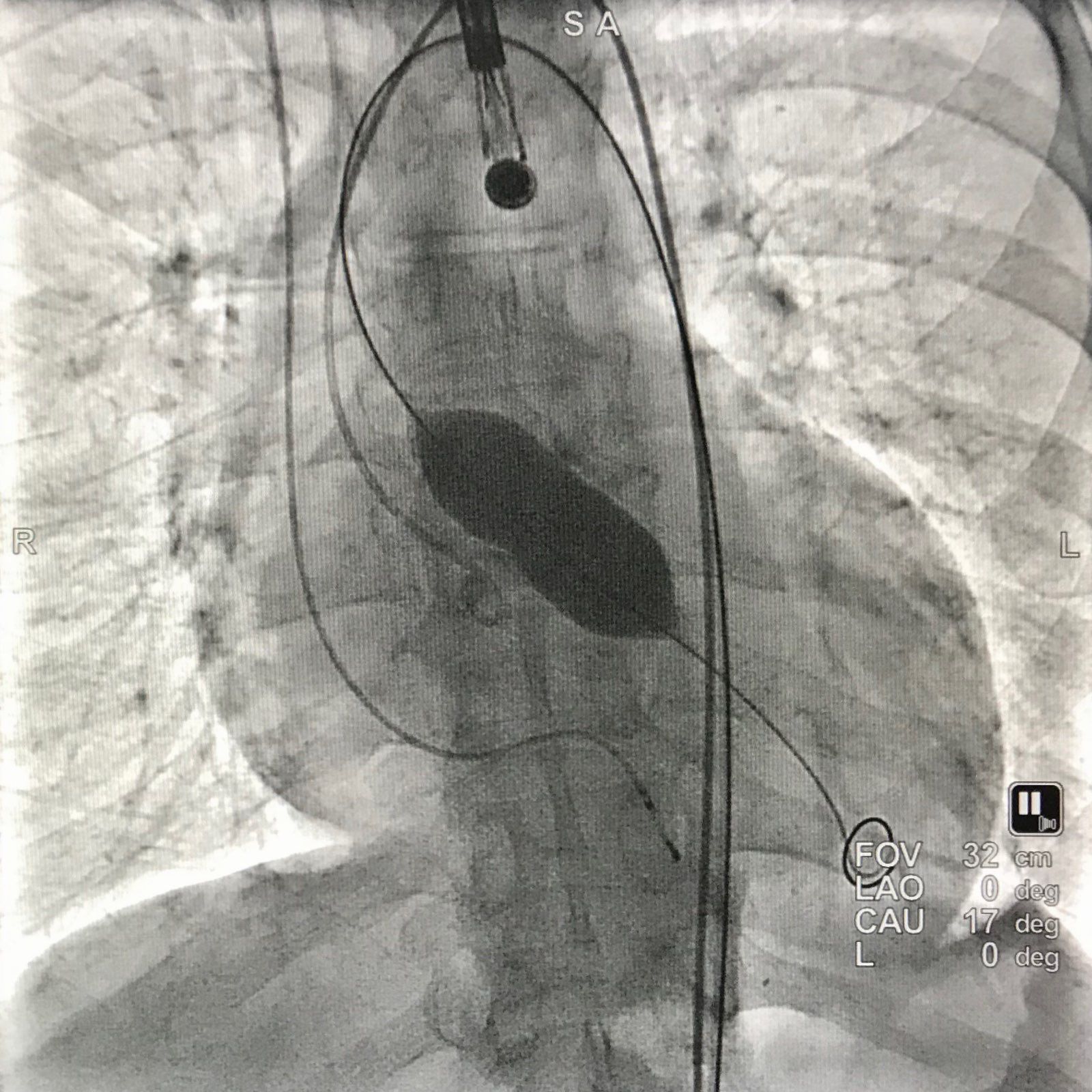
一次、两次、三次……经过30分钟的持续抢救,患者成功恢复自主心律,血压逐渐平稳,随后被安全转运回CCU继续监护治疗。
然而,术后的并发症防控“拉锯战”才正式打响。
高龄、基础肺功能不全、肋骨骨折,患者长时间无法脱离呼吸机支持;后续重症肺炎、重度贫血、低蛋白血症、心肺复苏后缺血缺氧性脑病等并发症相继出现,每一项都危及患者生命。CCU李胜利主任再次牵头开展全院多学科大会诊,心血管内外科、神经内科、胸外科、呼吸重症监护室(RICU)、重症医学科(ICU)、临床营养科、泌尿外科、胃肠外科、药学部等十余个科室专家联合攻坚,逐一排查、精准处置各类并发症。

术后第7天,老人病情迎来关键转机:顺利拔除气管插管,成功脱离呼吸机,意识恢复清晰,四肢活动恢复正常。术后第10天,老人病情稳定,转出CCU至普通病房继续康复治疗。冠心病起搏器科护理团队为其量身定制个体化康复方案,仅3天时间,老人便可自主扶床栏下床行走。

出院当天,老人特意换上干净整洁的新衣,自主步行走出病房。家属专程送来锦旗致谢,老人紧紧握住医护人员的手,声音哽咽:“你们给了我第二次生命。”他反复热情邀请医护人员前往老家做客,一定要让大家尝尝自己亲手种植的梨子。


从院外心搏骤停、紧急心肺复苏,到急性左心衰竭抢救、TAVR手术精准实施,再从呼吸机依赖到自主步行出院——这场跨越生死的高龄心脏患者救治接力,不仅是我院心血管介入技术的突破,更是医患同心、多学科协同作战创造的生命奇迹。而1厘米的微创切口,也为更多高龄、高手术风险的心脏瓣膜病患者,开辟了全新的生命救治通道。